EIZO株式会社は2015年9月27日、ブリーゼプラザ(大阪市北区)で第11回 EIZOメディカルセミナー2015を開催した。「さまざまな医療領域における映像の活用術」と銘打たれた今回のセミナーでは、医療現場における映像情報の活用法や機器の品質管理などにまつわる講演が行われた。
セッションⅠ手術室における映像技術〜ランチョンセミナー〜
手術室の映像ソリューションを革新する 〜CuratORのご紹介〜
EIZO株式会社技術開発戦略室開発マネージャー
米田貴博氏
手術室の映像を集約・表示するシステム「CuratOR」

英単語curatorは、学芸員という意味で、美術館において設定されたテーマに応じて、最適な作品を選び展示する役割を担う。手術室におけるCuratORも同様に、手術の状況に応じて最適な映像を集約・表示する役割を担うもので、各スタッフへの最適な表示を実現する。
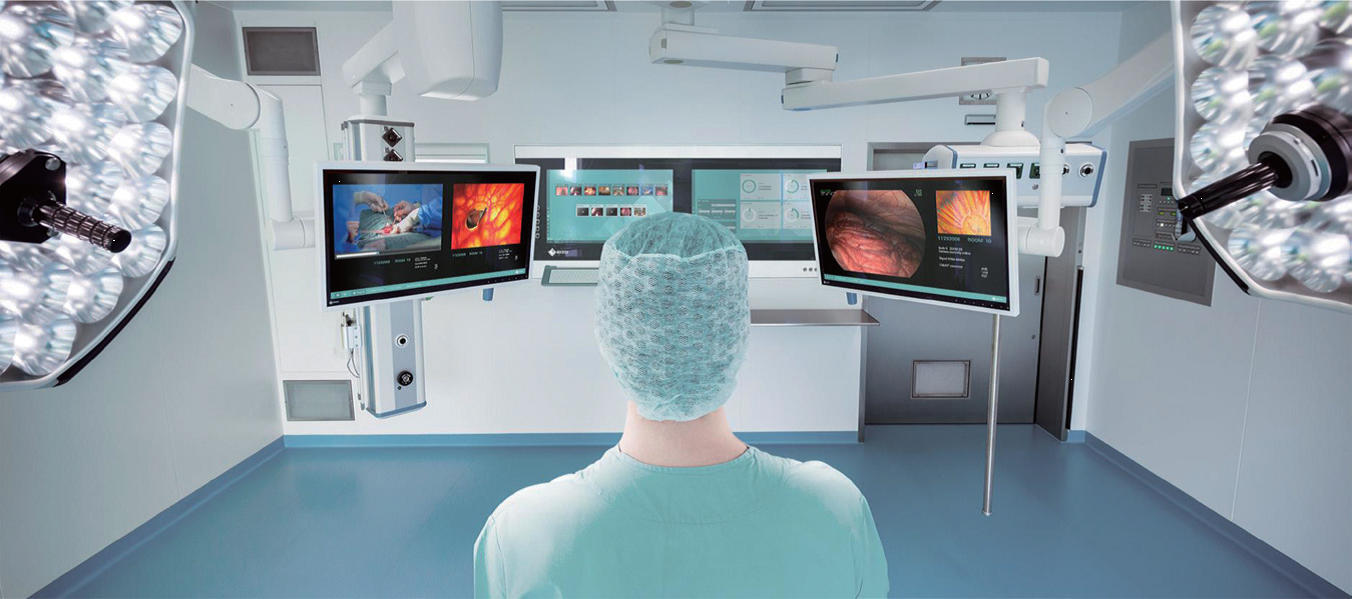
手術室内に分散する各映像を集約・表示するというアプローチで手術スタッフを支援する。
CuratORで使われる様々な機器の、シンプルかつ直感的な操作を可能にする。
CuratORの特長
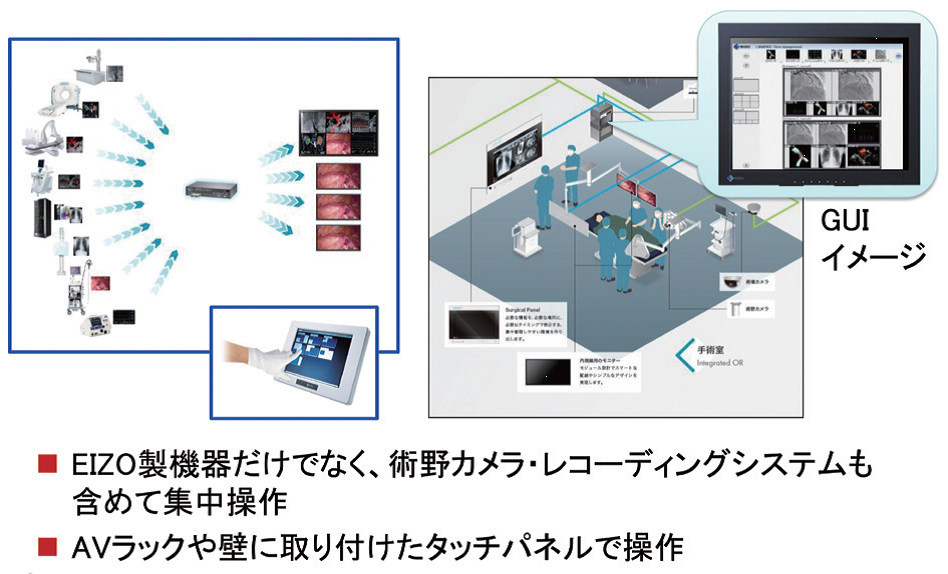
CuratORの強みは、①各種映像信号の変換・集約、②映像を集約するための信号配信マネージャーの存在、③大型モニタの存在、である。
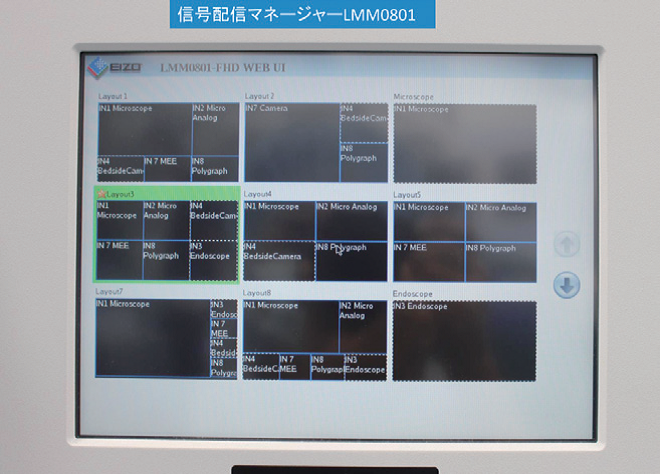
信号配信マネージャLMM(Large Monitor Manager)はCuratORの中心にあり、各種映像の集約・切り換えや、キーボード・マウスを共有するKVM機能、マウスやタッチパネルによる直感的なレイアウト切り換えを実現する。
ビデオコンバータは、手術室に存在する各種映像信号をLMMに入力できる形式に変換するもので、古くからある独特な信号を出力する医療機器にも対応する。
LMMの後段で複数の映像情報や生体情報を集約して表示する「Surgical Panel」は、壁に埋め込めるデザインで抗菌キーボード・マウスも付属。これまでカートで床置きしていた術中モニタや、PACSなどの医療機器の映像を集約することで、手術室内でのスタッフの移動・動線がすっきりする。KVM機能の活用で、患者の看護記録入力やPACS画像閲覧などの操作も集約可能。
これら機器を集中操作するソフトウェアは、必ずしもIT機器に詳しいとは限らない医療スタッフが直感的に全ての機器を操作できるよう設計されている(図2)。
CuratORの導入効果
CuratORの利用で、10種類以上の映像が集約され手術時間が短縮され低侵襲治療につながった例、7台分の映像を集約することでワークスペースが広がり、1セットのマウスとキーボードで操作可能となり、患者及び家族への処置説明がしやすくなった例などがある。
集約映像を録画することで患者の状態と医療スタッフの動き、施術が一覧でき、そのまま学会発表への活用もできる。大型モニタを表示させたカンファレンス室から、適切なタイミングでの支援や指導もできるなど、さまざまな応用が可能である。
セッション Ⅱ 手術室における映像の活用

市田隆雄先生
脳神経外科手術に求められる手術室映像ソリューション
京都大学大学院医学研究科脳神経外科学助教
荒川芳輝先生
手術室における画像情報問題点とハイブリッド手術室の導入

脳神経外科手術を支える最新技術には、電気生理学的モニタリング、ナビゲーション、Functional MRI、Tractography、3次元構築画像解析、術中MRI、術中CT、覚醒下手術、血管内治療、ハイブリット手術などがあり、多数の画像情報が生まれる。
画像に依存する手術であるにもかかわらず、2012年まで当院手術部では適切な大型モニタが設置されておらず、複数モニタを並べて見る、画像情報があちこちに散らばっている状態であった。多数の画像情報の保存もできておらず、有効利用できていない状況であった。
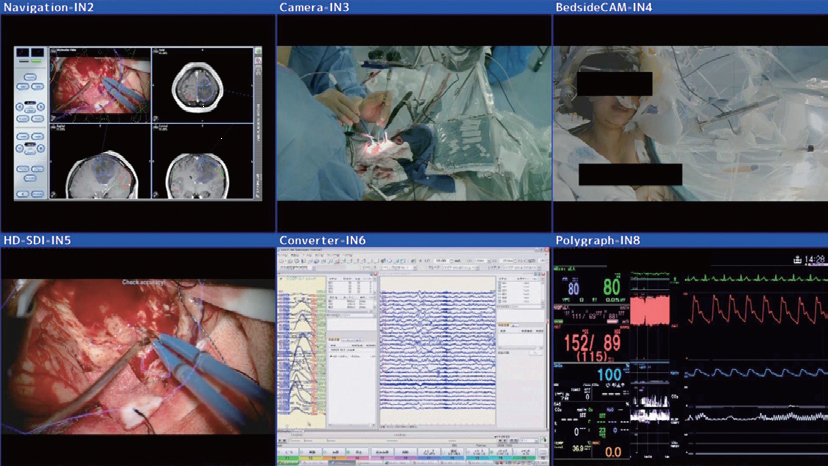
問題解決のため、2010年、最先端画像支援導入プロジェクトに着手し、47インチワイドモニタRadiForce LX470Wとワークステーション機能を備えた42インチタッチディスプレイBuzz™システム(Brainlab)を連結し、術者、麻酔科、コメディカルが、情報画像を共有できるシステムとした(図1)。このシステムによって画像をタッチパネル式で操作できる点が活用性を改善した。
手術用大型モニタの特徴は、基本的には画像の高精度化・大型化である。情報信号配信マネージャーは、マルチレイアウトで手術中に手技に応じて必要となる各種画像を自由なフレームサイズで術者に提示できる(図2)。さらに、大型モニタを介して各種の情報をスタッフが共有できる。
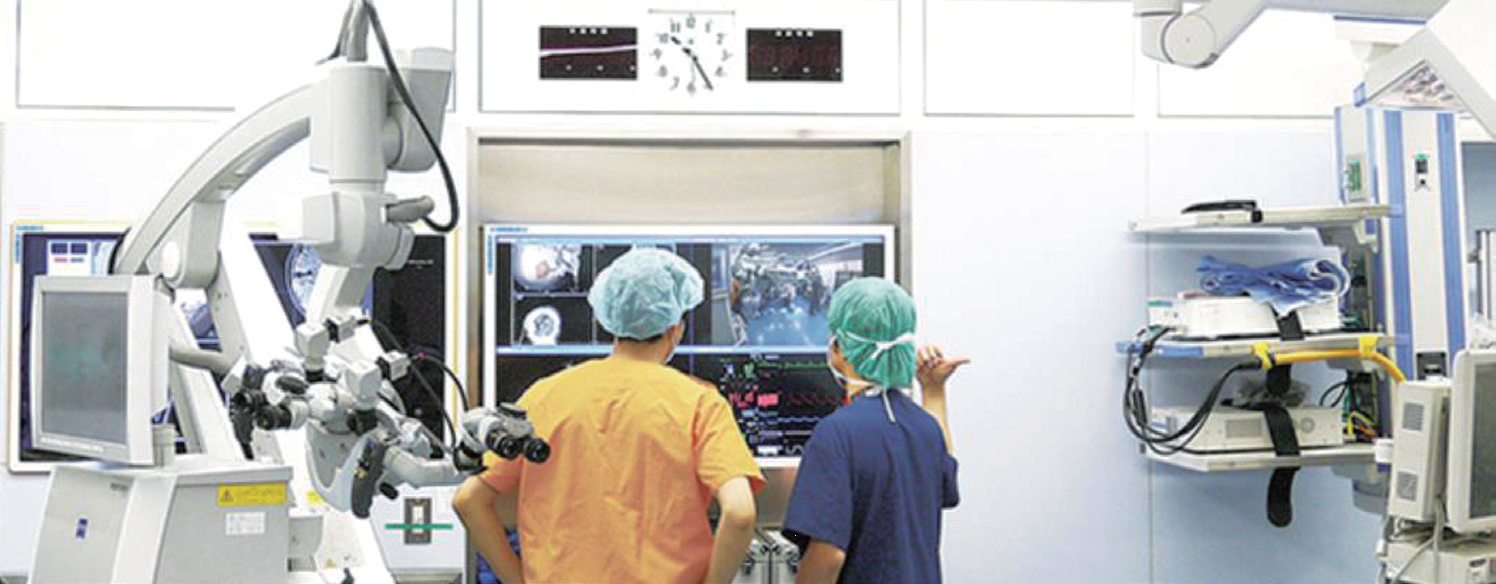
47インチワイドモニタRadiForce LX470WとBuzz™システムを連結した。
大型モニタの臨床的意義
臨床的意義は、手術の精度、安全性の向上である。手術手技の正確性、安全性の向上や、覚醒下手術における手術顕微鏡、脳波計、患者モニタカメラ、ナビゲーション、生体情報、術中MRI画像などの多くの情報を手術用大型モニタに統合して術者に提示することで、神経障害を来さずに腫瘍を摘出できる。麻酔科医やコメディカルが同じモニタで情報を共有し手術に参加することで、スタッフ全体の意識が変わる。
教育的な意義も高い。大型モニタは、医学生・若手医師の教育で手術の内容だけでなく魅力を伝えることができる。さらに、通常の診断画像では経験しない画像サイズとタッチパネルならではの操作性で疾患の理解を得ることができる。ナビゲーション情報から手術操作部位の理解、3D画像による立体的認識により、単なる手術見学ではなく、手術参加型の教育システムが構築できる。
今後の展開としては、さらに大型化、高精度化し、付随するカメラも高精度化すると考えられる。4K(3840×2160ピクセル)、8K(7680×4320ピクセル)で画面が構成され、飛躍的にレゾリューションが上昇し、より一層さらにレベルの高い画像支援ができるのではないだろうか。
TAVR手術における大型モニタの利便性
大阪府立急性期・総合医療センター医療技術部放射線部門技師長
安部勝人先生

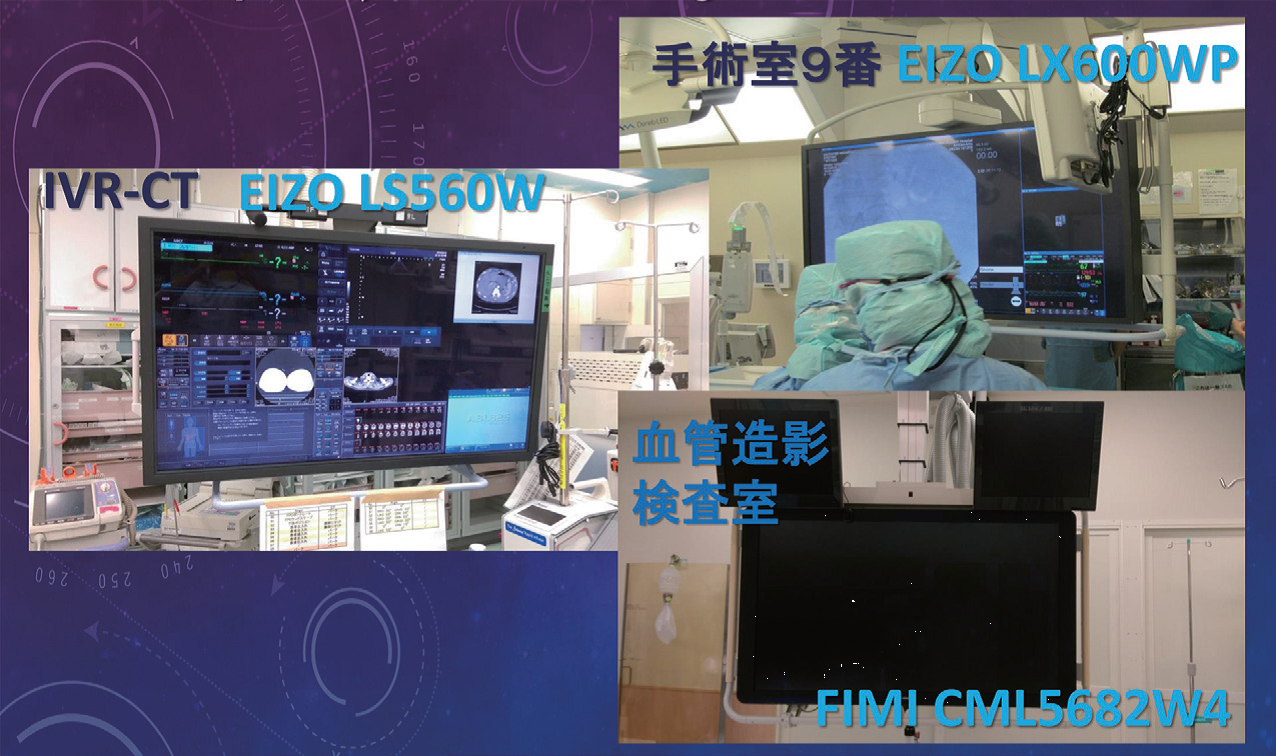
手術室9番にEIZO LX600WP、
IVR-CTにEIZO LS560W、
血管造影検査室にFIMI CML5682W4が
設置されている。
各大型モニタにSMPTEパターンを表示し、輝度
100~0%の明るさをX線フィルムの濃度を測定
するDensitometerで計測した。輝度100%を
Density0とし、輝度10段階の各明るさを
Densityで表示した。
大型モニタの有用性と当院における大型モニタの比較
大型モニタの有用性というと、画像が大きいことと、画面が大きいことが挙げられる。
画像が大きいということは、細かいワイヤや細いデバイスが見やすく、より多くの医師が見ることができ、より安全に早く手技が行えることにつながる。画面が大きいということは、マルチモニタとしての有用性があることで、画像から視線をそらすことなく、多くの情報を得ることができる。また、手術室ではインジェクター、支柱台、電気メスなどがあってモニタを引き寄せられないことがあるが、ある程度距離があっても画像を十分観察することができる。
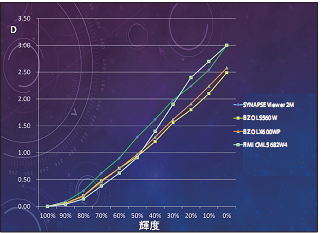
今回、当院にある3台の4×2K大型モニタであるEIZO LX600WP(60インチ)、EIZO LS560W(56インチ)、FIMI CML5682W4(56インチ)、およびSYNAPSE Viewer2Mの濃度、輝度、特性を比較してみた(図1)。各モニタにより特性曲線が異なっており、EIZOのモニタでは直線階調が用いられており、FIMIではX線フィルムに近い非線形の階調が用いられていた。最高黒レベルにも差がありLS560WとLX600WPはそれぞれDensity:2.4
とDensity:2.6、FIMICML 5682W4とSYNAPSE Viewer2MではDensity:3.0であった(図2)。
特性を生かした大型モニタの活用を
TAVIや血管造影検査においては、侵襲度を低くするためデバイスはより細くなってきており、X線の透視画像では見えにくくなってきている。また弁置換では、リリースする位置やタイミングは、非常にシビアなもので、それがより見やすいようにと高い精度が求められる時代になっている。ライブ画像、参照画像、生体情報、3D画像を瞬時に見て判断をしなければならない場面も多くなってくる。このような理由から、これからは、画像を
大きく見ることができ、数種類の異なった情報を一画面に表示できる大型モニタが主流になると考えられる。
医師側にとっては、大型モニタの特性を知った上で、どのような画像を表示するかにより、適切な階調選択が必要になってくる。例えばDSA(デジタル・サブトラクション血管造影法)の画像なら、骨を消して血管だけ見たいという場面もある。その場合は、非線形の階調特性をもったモニタで見るのが適しているだろう。また、ライブ画像だけであれば直線の階調特性をもったモニタがよいといえる。適切な階調を選択することが必要になってくる。
オーディオ装置でも、どんなにピックアップがよくてもスピーカーがだめであれば、よい音は出ない。それと同じで、医療現場でもモニタがよくなければよい画像は出ない。これからはモニタのメーカーと医師や診療放射線技師が話し合って、よい画像を生み出していくことが必要だと考えられる。
セッションⅢ モニタに関する技術
LCDの最新開発動向と表示品質管理の話題
EIZO株式会社理事 営業技術担当部長
前田一哉氏
Retina化からみるEIZOのモニタ開発

ピクセル(画素)は色や画面を構成する最小要素で、液晶パネルではRGBの3つを合わせて1ピクセルと呼ぶ。ピクセルと隣のピクセルとの間に不要な光の漏れを防ぐブラック・マトリックスという黒い部分がある。Retina化というのは、このブラック・マトリックスが見えなくなることで、人間の識別限界を超えるという意味である。
自宅にあるテレビも実は簡単にRetina化することができる。例えば20インチのテレビは約70cm離れればRetina化し、40インチでは1.5m離れればRetina化する。つまり、身の回りにあるモニタがRetinaかどうかは、網膜の識別限界と画素ピッチと距離で決まる。
Retinaを語る際、スマートフォンなら30cm、タブレットなら40cm、モニタは60cm、70cmというように、機器によって見る距離を想定しており、むやみな解像度競争は必要ないという考えもある。読影用モニタ開発では、Retina解像度をひとまずのゴールとしている。
モニタのRetina化を踏まえ、EIZOでは4×2K領域を中心に製品開発を行っている。
LEDチップそのものが長持ちしても、
樹脂や蛍光体の劣化により輝度や色度の変化が生じる。
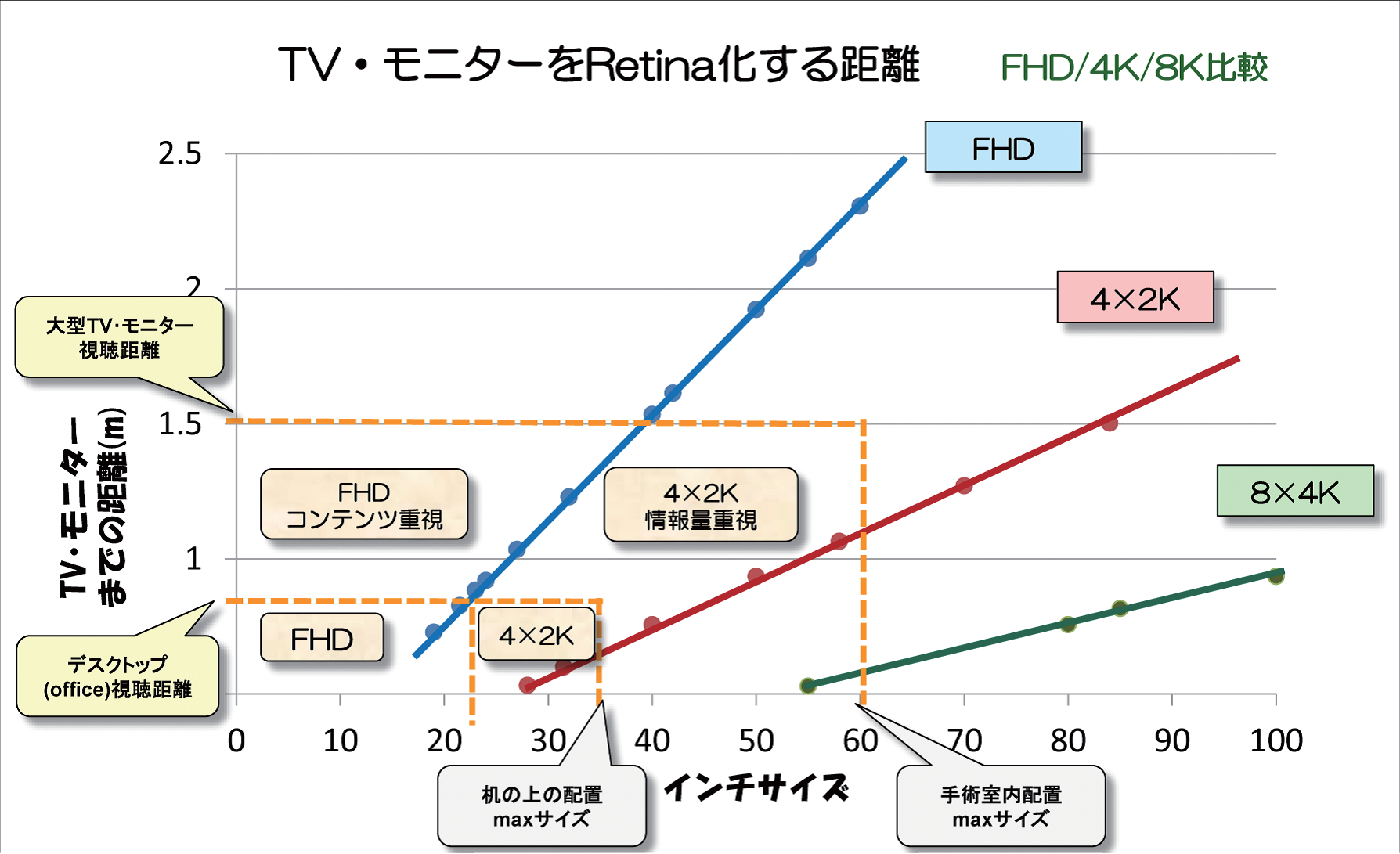
EIZOは早くから4×2K(ピクセルが横4000、縦2000級)モニタに注目しており、RSNA2008で56インチのモデルを発表。現在、手術室の様々な場面で利用されている。Retina化については、大型モニタを1.5m離れて見るとしてFHDと比べた場合、40インチモニタで4×2Kのメリットが生きてくる。では8×4Kでみると、Retina化は85インチとなる。手術室の中で使えるモニタサイズは大体60インチが最大なので、4×2Kと8×4Kの区別はつかないということになる(図1)。8×4Kについては、ポテンシャルとしては高いので、いつでも製品化できるような技術的な開発準備は進めつつも、まずは4×2K領域に腰を据えて製品化していくスタンスである。
高解像度化が今後どこまで進むのかについては、500ppi(pixel per inch)で十分とみる向きもあるが、若い人がスマートフォンを見る距離は15cmや10cmであったりもする。10cmでRetina化するには、ppiは800を超える。実際に今、液晶メーカーは800ppi超を目指している。
LEDを用いたモニタの経時劣化
品質管理については、バックライトに使われている青のLEDチップそのものは寿命が非常に長いが、これに樹脂を被せ、その中に黄色の蛍光体をまぶして光を合成し、白を得ている。したがって、チップ寿命が長くても、樹脂が劣化したり、亀裂が入ったり、あるいは蛍光体そのものが劣化することで輝度変化が出てくる(図2)。LEDは、消費電力を非常に小さく抑えることができるというメリットが大きい。消費電力が少ないということは効率が高く、無駄な熱を発生させず、経時変化にも強いが、LEDといえども輝度変化、輝度劣化していくものだということは、しっかりと認識し、品質管理することが必要である。
セッションⅣ マルチモダリティモニタの運用
マルチモダリディモニタを用いた読影方法
りんくう総合医療センター放射線科部長
櫻井康介先生
読影環境の整備とマルチモダリティモニタの必要性

37インチ、4K、8メガカラー。
150cm幅の机上にも十分収まった。
PACSの読影端末は、どこまで高解像度が必要なのか、どこまで大きなモニタが必要なのか、カラーかモノクロかなど、さまざまな問題がある。
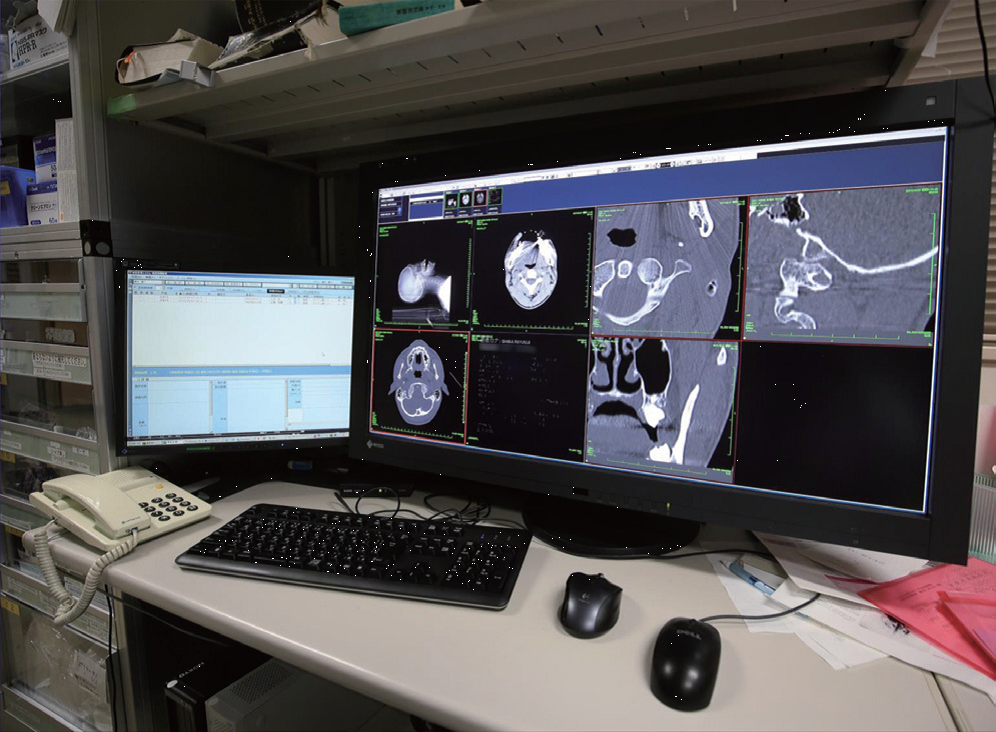
当院の場合、マンモグラフィは年間約1,000件程度で1日当たり数件にすぎず、そのために専用の端末を用意し、マンモグラフィ担当の放射線医を充てることはできない。CTやMRをメインとした医師が、他の業務が終了した後にマンモグラフィ専用端末に移動して読影することになる。しかしこの状態では、数人の放射線科医がいるにもかかわらず、マンモグラフィの読影をするのは、専用端末に移動する1人だけということになる。この問題を解決するには、1台ですべて表示できる端末、マルチモダリティモニタが必要となる。
2013年、PACSシステムを更新することになり、37インチ、4K、8メガカラーのRX840マルチモダリティモニタを導入した。この際、懸念したのは37インチというモニタのサイズだった。当時は23インチを使っており、37インチを机上に設置するのは難しいと思われたが、150cm幅の机に読影レポート用の19インチモニタと37インチを並べて設置することができた(図1)。
4Kモニタによるマンモグラフィ診断
読影では、まず4分割モードで、MLO(内外斜位方向)とCC(頭尾方向)の感じをざっとつかむ。次に、前回比較モードを選ぶと、前回と今回のMLO、前回と今回のCCという具合に対比ができる。
この状態からピクセル等倍モードに移行して見る。なぜなら、全体画像表示や4分割の全体画像表示ではほとんどの石灰化が検出可能であるが、ごく一部の微細石灰化は検出困難だからである。ピクセル等倍モードにして初めて認識できる。したがって、全体表示だけでスクリーニングを終わらせることは残念ながらできない。ピクセル等倍では、乳腺全体を完全にカバーすることはできないが、3分の1から2分の1ぐらいを一度に表示することは可能だ。この状態で画像を左右に動かすことで、ほぼ全体をピクセル等倍で観察することができる(図2)。
ピクセル等倍で足りない場合、虫眼鏡モードで拡大する。今後Retinaディスプレイが普及してくると、ソフトの充実も必要で、ワンタッチで200%、あるいは400%拡大といったモードが必要になってくるだろう。
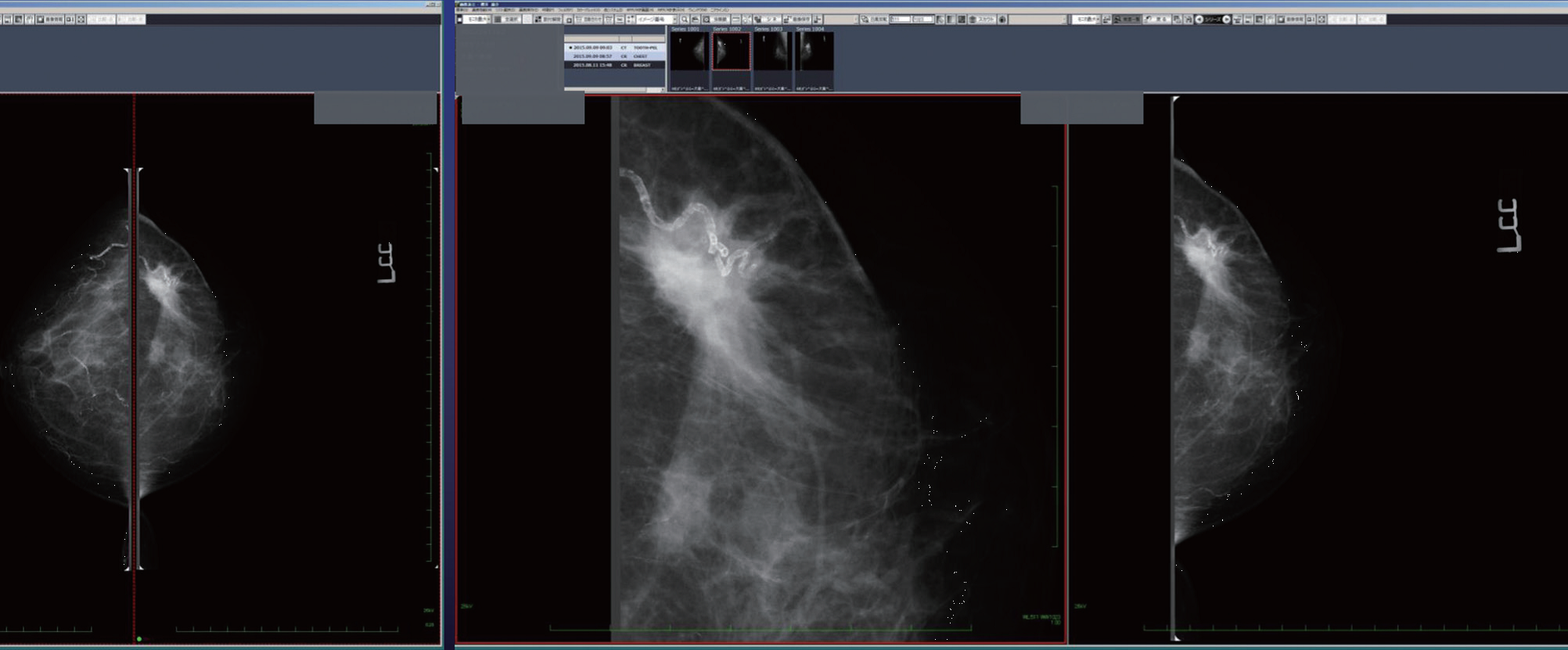
乳腺全体のほぼ3分の1~2分の1まで表示可能だ。
結論としては、4Kモニタによるマンモグラフィの診断は、4分割モード、比較モード、等倍モードのような読影フローを工夫することで、十分実用に耐えるといえる。モニタサイズについては、机に置く大きさとしては37インチが限界だと考える。また診断上、視野の中に占める画像サイズが極めて重要になり、モニタは大きすぎても小さすぎてもだめなので、観察距離や画像サイズで調整すればよいといえる。
セッション Ⅴ モニタ品質管理の実際

谷口喜行先生
輝度変化がマンモグラフィのカテゴリー分類に与える影響とモニタ管理の必要性
済生会中和病院放射線科
北村未央先生
マンモグラフィのソフトコピー診断における注意点と、モニタの経時的変化

乳癌の発見には石灰化がヒントになることがしばしばある。石灰化の大きさは約50 〜200マイクロメートルで、そのような微小な石灰化を描出するには、高い空間分解能・高い濃度分解能が必要である。しかし、モニタの表現能はフィルムよりコントラスト比や解像度の点で劣る。そのため、原画像の持つ性能を十分に発揮・利用できる機能を有するモニタを最適な表示環境で用いることが重要となる。
現在は5メガのモニタが推奨されており、そのスペックは画素ピッチ165マイクロメートル、画素数2560×2048ピクセル、輝度500〜600カンデラ、階調特性はGSDFである。モニタの空間分解能は、画素ピッチと画素数によって規定され、濃度分解能は輝度と階調によって規定される。
モニタにも経時的変化があり、主にバックライトの劣化とモニタ表面の劣化がある。バックライトの劣化は、直接輝度の低下につながり、輝度は濃度分解能に影響するため、不変性試験を実施し表示精度を維持していかなければならない。デジタルマンモグラフィ品質管理マニュアルでも、モニタの品質管理が挙げられている。
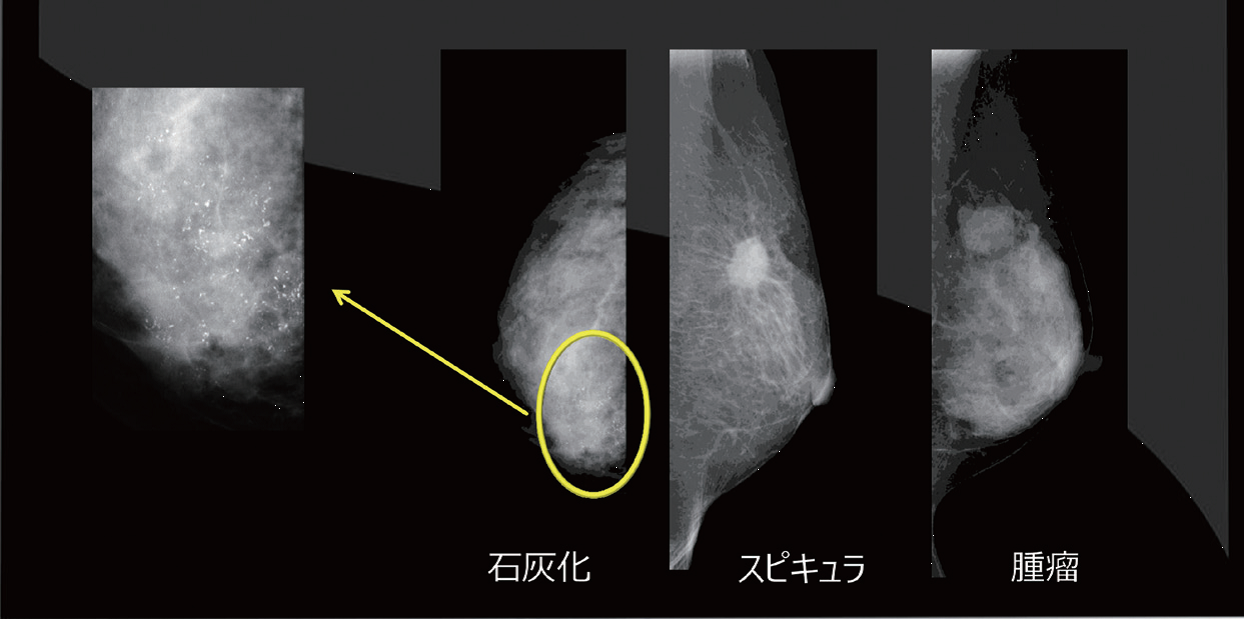
各施設で判定用臨床画像を準備、判定箇所の見え方と、問題なく見えるかどうかを確認する。
モニタの品質管理の重要性
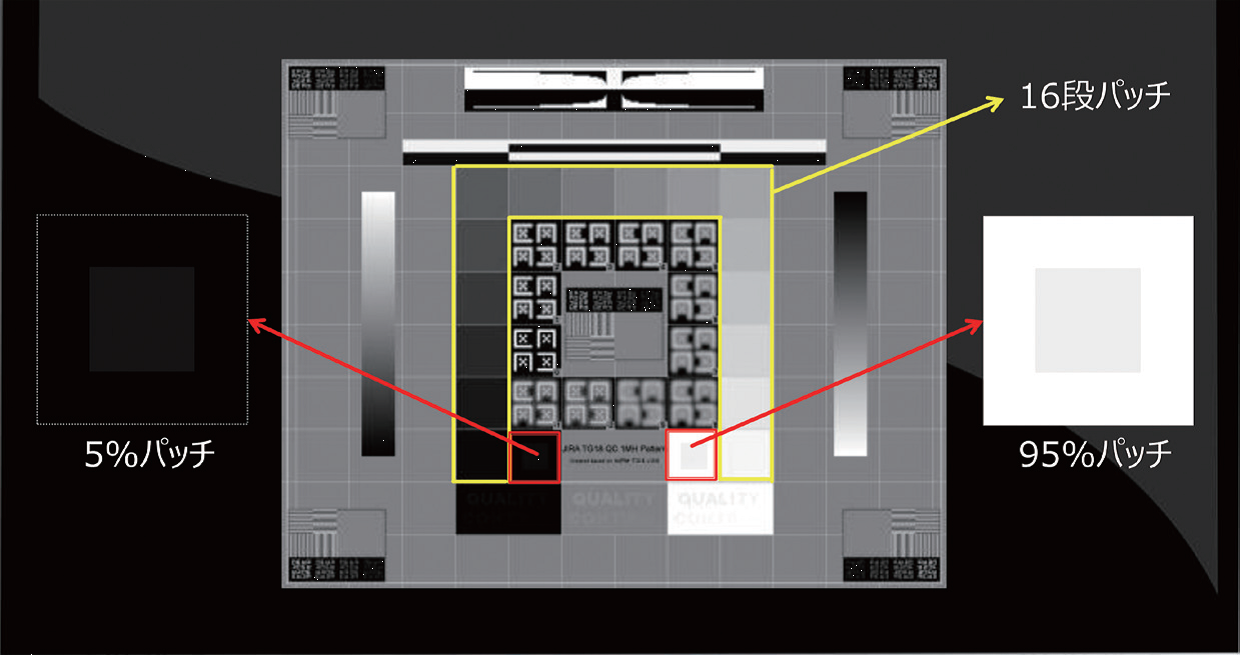
モニタの日常管理では、まずモニタ画面の清掃・周囲光の確認を行う。続いて全体評価試験で、TG18-QCテストパターンでモニタ全体の画質評価を行う(図1)。次に、各施設で準備した判定用臨床画像で、判定箇所の見え方を確認する。当院では石灰化、スピキュラ、腫瘤の3種類の画像で行っている(図2)。さらに、ファントム撮影で、エックス線発生から画像観察までのシステム全体における画質および線量に関する経時的変化の確認をする。
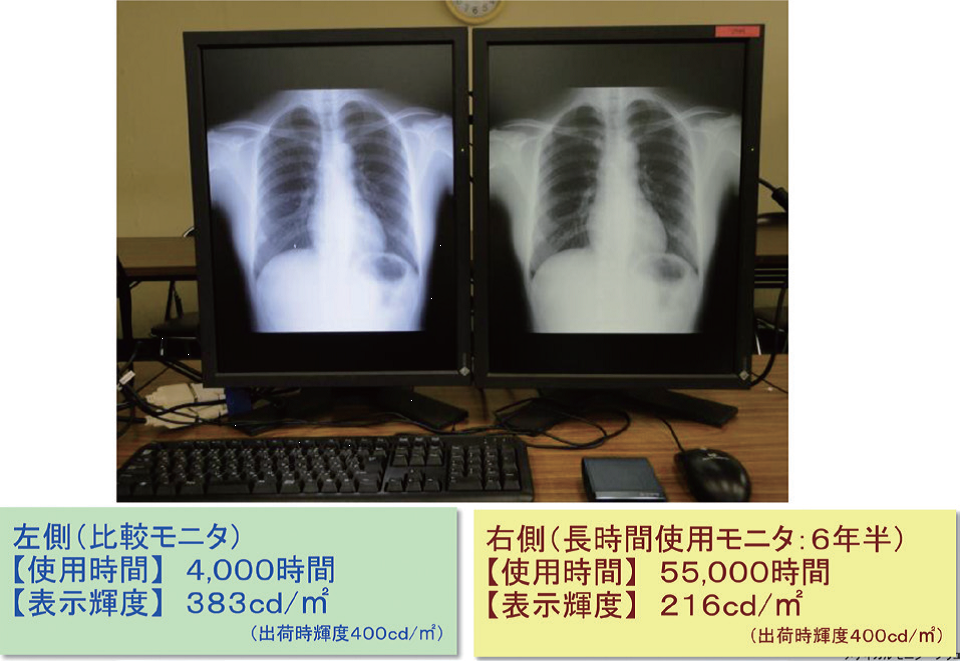
今回、輝度の変化によって模擬石灰化や模擬腫瘤などの見え方がどのように変化し、それがマンモグラフィのカテゴリー判定にどのような影響を与えるか品質管理用ツールを用いて検証した。検証方法は日常点検と同じ方法で行い、モニタの最高輝度を800カンデラから100カンデラずつ低下させ、それをランダムに表示させて合格基準の判定と見え方の評価を行った。
その結果、輝度の低下によるファントム画像の点数の変化は大きくなかったが、一部の石灰化や腫瘤がぼけて正しく認識できない恐れがあった。また、高輝度領域では白い部分の粒状性が悪くなり、高濃度乳腺で視認性が低下する可能性が考えられた。一部の症例においてはカテゴリー判定を見誤る可能性があるため、モニタ管理の重要性が示唆された。
輝度の低下は、実際の臨床画像や日常点検で気が付くことは難しいが、定量的評価で不変性試験を行うことにより早期発見に繋がるといえる。現状ではモニタの品質管理を行っていない施設も多いが、画像表示モニタの特性を理解し、知識と意識を持つこと、またモニタの品質を管理する技術を身に付けておくことが重要であると考える。
ユーザーによる医用画像モニタ品質管理の実践と課題
京都第二赤十字病院放射線科課長補佐
辻本武志先生
モニタ診断の抱える品質管理の問題

診療報酬の改訂を契機にモニタ診断が一気に普及してきたが、その一方で、品質管理が思うように進んでいないという側面もある。
フィルム運用時代、フィルムは記録媒体かつ表示媒体であり、保存媒体でもあるという三位一体の完成された媒体で、院内いつどこで見ても基本的には同じような見え方をするものだった。ところがモニタ診断では、観察用モニタに個体差があり、調整の具合によって見え方が変わり出力側から管理できなくなる。ここがモニタの品質管理の本質的に抱えている問題である。
日本診療放射線技師会と日本画像医療システム工業会が診療放射線技師を対象に合同で行ったアンケートによると、約半数がモニタ診断での見え方の違いや、「ヒヤリ・ハット」を経験したと回答している。また、モニタ品質管理ガイドラインの認知度は85%あり、ほぼ100%の診療放射線技師が品質管理の必要性を感じているという結果が出ている。しかし、実際に品質管理を実践しているのは18%にすぎない。さらにアンケートでは、院内の理解不足が品質管理の妨げになっていることが浮き彫りになった。
では、品質管理は誰が、どのように進めれば良いのだろうか。診療放射線技師や医療情報部門が実施する方法のほか、PACSベンダーの保守契約に入ったり、モニタベンダーの不変性試験代行サービスを利用する方法もある。各施設の実情に合わせ、継続して活動を実施できる体制を構築することが重要と思われる。
京都第二赤十字病院でのモニタ品質管理の取り組み

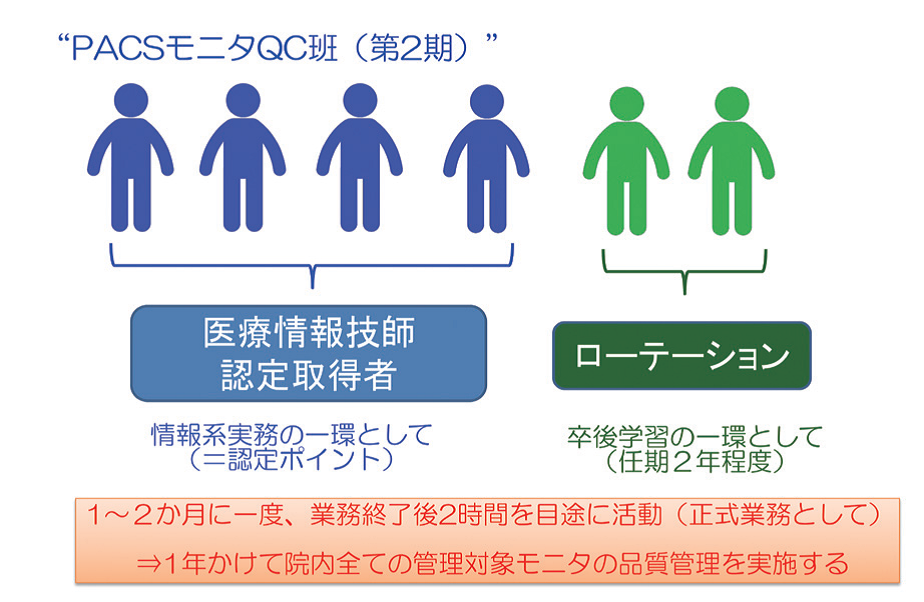
実施には部門全体で取り組み、過度な負担のない参加型としている(図2)。QC班は6名で、1、2カ月に一度、業務終了後2時間を目処に行い、1年かけて院内全台に実施する体制を構築した。
品質管理で不合格となったモニタについては、JESRA(工業会規格)のガイドラインでは「しかるべき処置を」とあるが、不合格になったからとすぐモニタを買い替えてもらうことは容易ではない。機器更新を上申できる体制作りと、設定値を下げ運用状況と合わせて、参照用かつ使用頻度の低い部署のものと交換するなどの対処が必要となる。
当院では現状に見合った、無理なく継続できる品質管理体制を構築することができた。しかし、いくら品質管理をしても、使うユーザーがその意義を理解していなければスムーズな運用は難しい。例えば、高精細モニタを看護師が他の業務に使うかたわら、医師が民生用モニタで読影をするという光景も生じることもある。こうした事態を防ぐためにも、院内スタッフへの教育啓蒙活動も重要となってくる。

